Hay medicamentos recetados que han demostrado ayudar a los fumadores a dejar de fumar. Algunos pueden usarse junto con la terapia de reemplazo de nicotina (TRN) . A menudo, debe comenzar a tomarlos en las semanas previas a su Día para dejar de fumar (el día que planea dejar de fumar).
Los fumadores que dependen significativamente de la nicotina deben considerar el reemplazo de nicotina o la terapia con medicamentos para ayudarlos a dejar de fumar. Los signos de dependencia severa son:
- Fumar más de 1 paquete al día
- Fumar dentro de los 5 minutos de despertarse
- Fumar incluso estando enfermo
- Despertarse por la noche para fumar
- Fumar para aliviar los síntomas de abstinencia
Cuantos más se apliquen, más grave será la dependencia.
Varios estudios han demostrado que la vareniclina puede aumentar las posibilidades de dejar el tabaco sin humo en comparación con no tomar ningún medicamento, al menos a corto plazo. (Algunos estudios también han encontrado que las pastillas NRT pueden ayudar).
Hable con su proveedor de atención médica si cree que puede usar uno de estos medicamentos para ayudarlo a dejar el tabaco. Necesitarás una receta. También es una buena idea hablar con su seguro de salud sobre la cobertura de estos medicamentos.
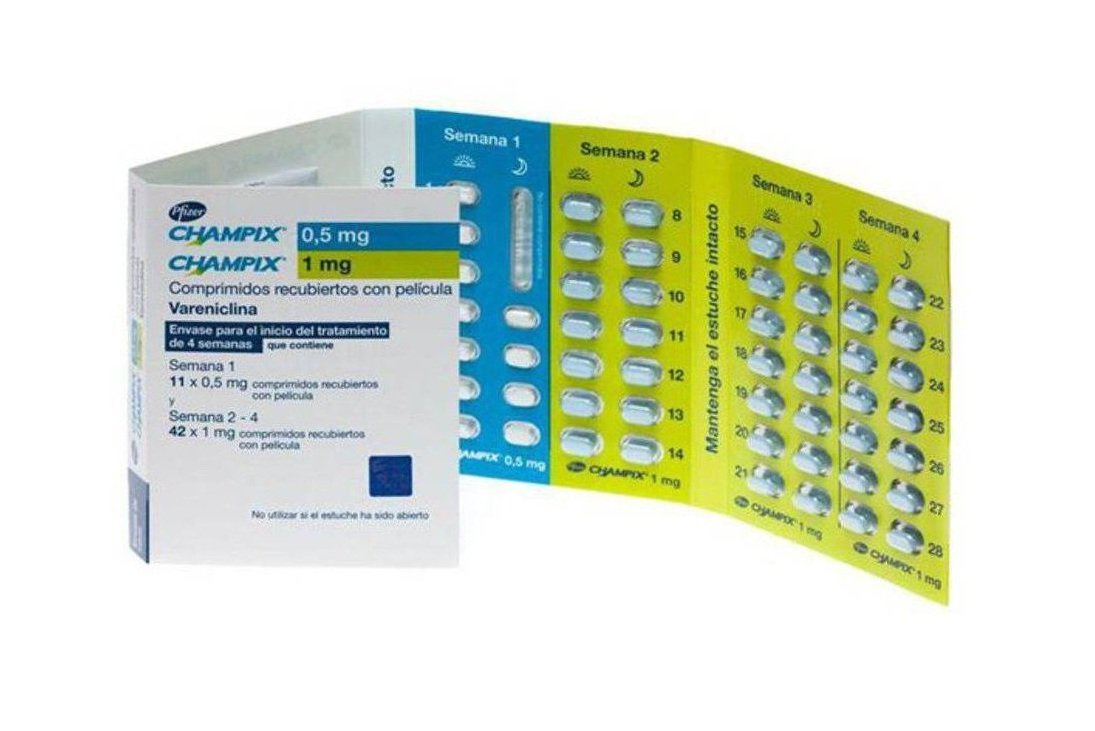
Vareniclina (Chantix)
La vareniclina (también llamado Chantix ® ) es un medicamento desarrollado para ayudar a dejar de fumar. Funciona al interferir con los receptores de nicotina en el cerebro. Esto significa que tiene 2 efectos:
- Disminuye el placer que una persona obtiene al fumar.
- Reduce los síntomas de abstinencia de nicotina.
Por lo general, comienza a tomar vareniclina (una píldora) aproximadamente de un mes a una semana antes del día para dejar de fumar. Tómelo después de las comidas, con un vaso lleno de agua.
La dosis diaria aumenta durante los primeros 8 días que la toma. Si tiene problemas con las dosis más altas, se puede usar una dosis más baja mientras intenta dejar de fumar.
Por lo general, la vareniclina se administra durante 12 semanas, pero las personas que dejan de fumar durante ese tiempo pueden recibir otras 12 semanas de tratamiento para aumentar sus posibilidades de dejar el tabaco.
Es importante mantenerse al día con otros sistemas de soporte durante este tiempo y durante al menos unos meses después de dejar de fumar.
Informe a su proveedor sobre cualquier afección médica y alergia que tenga antes de comenzar la vareniclina, incluso si puede estar embarazada.
Efectos secundarios de la vareniclina.
Los efectos secundarios informados han incluido:
- Náusea
- Vómitos
- Dolor de cabeza
- Problemas para dormir, sueños inusuales o sonambulismo
- Estreñimiento
- Gas
- Cambios en el gusto
- Erupciones en la piel
- Convulsiones
- Problemas del corazón o los vasos sanguíneos (principalmente en personas que ya tienen estos problemas)
- Cambios de humor o comportamiento, como depresión, alucinaciones, delirios, agresión, hostilidad, agitación, ansiedad, pánico o incluso pensamientos suicidas.
Hable con su proveedor de atención médica sobre qué esperar mientras toma este medicamento y qué hacer si usted u otras personas notan posibles efectos secundarios.
Asegúrese de informarle a su proveedor si alguna vez ha tenido depresión u otros problemas de salud mental, o si comienza a sentirse deprimido o tiene pensamientos suicidas.
Usar vareniclina junto con NRT o bupropion para dejar de fumar
Se están realizando investigaciones para determinar si la vareniclina se puede usar al mismo tiempo que la terapia de reemplazo de nicotina (TRN).
Algunos estudios han sugerido que usar vareniclina junto con NRT es bien tolerado y seguro, pero otros han encontrado que esto no tiene ningún beneficio a largo plazo para ayudar a las personas a dejar de fumar. Se necesita más investigación.
También se están realizando investigaciones sobre el uso de vareniclina y bupropión al mismo tiempo. Si bien puede ser beneficioso combinar los medicamentos versus tomar solo vareniclina, se necesita más investigación para comprender si esto podría causar efectos secundarios más graves.
Bupropion (Zyban)
El bupropión también puede ser llamado por los nombres de marca Zyban ® , Wellbutrin ® o Aplenzin ® . Es un antidepresivo recetado en forma de liberación prolongada que ayuda a reducir los antojos y los síntomas de abstinencia de nicotina. No contiene nicotina.
Este medicamento actúa sobre los químicos en el cerebro que están relacionados con el deseo de nicotina. Bupropion funciona mejor si se inicia 1 o 2 semanas antes de dejar de fumar. La dosis habitual es una o dos tabletas de 150 mg por día.
Si aún no usa tabaco después de tomar bupropión durante 7 a 12 semanas, su proveedor puede pedirle que lo siga tomando durante un tiempo para ayudarlo a evitar que vuelva a fumar. Manténgase al día con sus otros sistemas de soporte durante este tiempo y durante al menos unos meses después de dejar de fumar.
Este medicamento no debe tomarse si tiene o alguna vez ha tenido:
- Convulsiones (puede causar o empeorar las convulsiones)
- Consumo excesivo de alcohol.
- Cirrosis
- Una lesión grave en la cabeza
- Enfermedad bipolar (maniacodepresiva)
- Anorexia o bulimia (trastornos alimenticios)
Tampoco debe tomarlo si está tomando sedantes o ha tomado recientemente un inhibidor de la monoaminooxidasa (IMAO, un tipo de antidepresivo más antiguo).
Informe a su médico sobre cualquier afección médica y alergia que tenga antes de comenzar a tomar bupropion, incluso si puede estar embarazada.
Efectos secundarios del bupropion
Los efectos secundarios reportados del bupropion incluyen:
- Boca seca
- Congestión nasal
- Problemas para dormir y pesadillas.
- Cansancio
- Estreñimiento
- Náusea
- Dolores de cabeza
- Alta presión sanguínea
- Convulsiones
- Sentirse deprimido, ansioso, agitado, hostil, agresivo, demasiado excitado o hiperactivo, o confundido; o teniendo pensamientos suicidas
Si está usando bupropión, llame a su proveedor de atención médica si se siente deprimido o comienza a pensar en el suicidio. También asegúrese de preguntar qué esperar mientras toma este medicamento y qué hacer si usted u otras personas notan posibles efectos secundarios.
El bupropión puede causar interacciones farmacológicas y no debe usarse con ciertas otras drogas o suplementos. Asegúrese de que su proveedor sepa todo lo que toma, como medicamentos recetados, vitaminas, hierbas, suplementos y cualquier medicamento que tome solo cuando los necesite, como acetaminofeno (Tylenol) o aspirina. También asegúrese de decirle a cada proveedor que vea que está tomando bupropion.
Si planea usar un medicamento recetado para dejar el tabaco, hable con su proveedor de atención médica sobre cuándo comenzar exactamente y cómo usar el medicamento. También descubra qué efectos secundarios observar e informar. Ponga una nota en su calendario para recordarle cuándo comenzar a tomarlo.
Terapias de replazo con nicotina
Las tasas de éxito para dejar de fumar mejoran significativamente con el uso de la terapia de reemplazo de nicotina (TRN), duplicando aproximadamente la probabilidad de dejar de fumar en comparación con el placebo.
La terapia de reemplazo de nicotina promueve dejar de fumar al reducir los síntomas de abstinencia de nicotina, lo que permite a los pacientes enfocarse en los aspectos conductuales y psicológicos del tabaquismo.
Además, debido a que el inicio de acción de la TRN no es tan rápido como el de la nicotina obtenida por fumar, los pacientes se acostumbran menos a los efectos de refuerzo casi inmediatos del tabaco inhalado.
Precauciones:
La terapia de reemplazo de nicotina debe usarse con precaución en pacientes con arritmias graves subyacentes, aquellos con angina de pecho grave o que empeoran y aquellos con un infarto de miocardio reciente (<2 semanas).
Esto se debe a que la nicotina puede causar efectos cardiovasculares adversos al aumentar la carga de trabajo del miocardio a través del aumento de la frecuencia cardíaca y la presión arterial. La nicotina también puede contraer las arterias coronarias y provocar isquemia cardíaca.
Sin embargo, los riesgos de TRN en pacientes con enfermedad cardiovascular son pequeños en relación con los riesgos de continuar fumando.
La FDA ha clasificado la nicotina como una «categoría D de embarazo», lo que significa que hay evidencia de riesgo para el feto humano.
En consecuencia, ninguna de las formulaciones de NRT ha recibido aprobación de la FDA para su uso en el embarazo. Aunque la TRN puede representar un riesgo para un feto en desarrollo, podría decirse que es menor que los riesgos de seguir fumando.
Sin embargo, dado que se supone que la TRN puede causar daño fetal cuando se administra durante el embarazo, la TRN debe reservarse para las mujeres que no pueden dejar de fumar utilizando métodos no farmacológicos.
Si se justifica NRT, es prudente prescribir dosis en el extremo inferior del rango de dosis efectiva y considerar el uso de formulaciones que produzcan exposición intermitente en lugar de exposición continua al medicamento, por ejemplo, la encía, el aerosol nasal o el inhalador.
Chicle de nicotina
El chicle de nicotina, que está disponible sin receta, es un complejo de resina de nicotina y polacrilina en una base de chicle sin azúcar. Los agentes tamponantes (carbonato de sodio, bicarbonato de sodio) aumentan el pH salival, mejorando así la absorción de nicotina a través de la mucosa bucal.
Los pacientes deben usar el chicle en un horario fijo en lugar de lo necesario para controlar los antojos. El chicle de nicotina es más viscoso que el chicle común, y su uso está contraindicado en pacientes con enfermedad de la articulación temporomandibular. Además, este producto tiende a adherirse al trabajo dental y puede no ser adecuado para pacientes con aparatos ortopédicos, dentaduras postizas, puentes o restauraciones dentales importantes.
El uso de chicle de nicotina mejora las tasas de abandono en aproximadamente un 50% en comparación con las intervenciones de control. Este agente puede ser una opción adecuada para pacientes que desean estimulación oral durante el abandono, identifican el aburrimiento como un desencadenante para fumar o están preocupados por el aumento de peso después de dejar de fumar.
Parche transdérmico de nicotina
El parche transdérmico de nicotina, disponible con y sin receta, utiliza un suministro continuo y dependiente de concentración de nicotina de bajo nivel a través de la piel. Actualmente, hay cuatro formulaciones disponibles. La dosificación se basa en la cantidad de cigarrillos fumados por día (tabla 1).
Los parches de 16 y 24 horas demuestran una eficacia similar; sin embargo, los pacientes con trastornos del sueño relacionados con el parche (sueños anormales o vívidos, insomnio) podrían tolerar mejor el parche de 16 horas, y los pacientes con fuertes antojos matutinos podrían tener más éxito con un parche de 24 horas.
Los pacientes que tienen síntomas de abstinencia o antojos sustanciales deben considerar una dosis más alta. Los pacientes que tienen efectos adversos (mareos, transpiración, náuseas, vómitos, diarrea, dolor de cabeza, dolor abdominal) deben usar la siguiente dosis más baja.
Las reacciones a los adhesivos de parche son comunes (hasta 50%) y se pueden tratar con crema de hidrocortisona al 1% o antihistamínicos orales. Debido a que los adhesivos varían entre productos, los pacientes que tienen una reacción en la piel pueden considerar cambiar de marca. Pacientes con afecciones dermatológicas (p. Ej., Psoriasis, eccema…)
Las tasas de abandono en pacientes que usan el parche de nicotina son generalmente 1.9 veces más altas que las observadas en pacientes que usan placebo. Debido a su dosificación de una vez al día, las formulaciones transdérmicas pueden ser ideales cuando el cumplimiento es una preocupación.
Aerosol oral de nicotina
El aerosol oral de nicotina es una solución acuosa de nicotina para administración oral. Cada actuación administra un bolo de nicotina de 0.5 mg que se absorbe rápidamente (<10 minutos) a través de la mucosa oral.
Inicialmente, la mayoría de los pacientes tendrán irritación de la nariz y la garganta (sensación de pimienta), ojos llorosos, estornudos o tos. Sin embargo, con el uso regular, generalmente se desarrolla tolerancia, y después de la primera semana, la mayoría de los pacientes tienen una dificultad mínima para tolerar el aerosol. El aerosol no se recomienda para pacientes con trastornos orales crónicos (rinitis, pólipos y sinusitis) o pacientes con enfermedad reactiva grave de las vías respiratorias debido a los efectos irritantes del aerosol. La absorción del fármaco puede reducirse en pacientes con rinitis o resfriado común.
Las tasas de cesación asociadas con el aerosol oral de nicotina varían de 1.8 a 4.1 veces más altas que en los controles. 4 Debido a su rápido inicio de acción, el aerosol es una opción posible para los pacientes que prefieren un medicamento para controlar rápidamente los síntomas de abstinencia.
Inhalador de nicotina
El sistema de inhalación de nicotina consiste en una boquilla de plástico y cartuchos de dosis unitaria que liberan 4 mg de nicotina inhalada (con un ligero sabor a mentol) desde un tapón poroso. Después de la inhalación, la nicotina se vaporiza y se absorbe a través de la mucosa orofaríngea.
El inhalador de nicotina no funciona como los inhaladores orales utilizados para tratar afecciones pulmonares. Los pacientes no deben inhalar el medicamento profundamente en sus pulmones porque esto aumenta el suministro de nicotina y la incidencia de efectos adversos.
Inicialmente, los pacientes pueden tener irritación local leve de la boca o la garganta, tos o rinitis; Estos efectos adversos disminuyen con el uso repetido.
Los estudios sugieren que los pacientes que usan el inhalador de nicotina tienen 1.7 a 3.6 veces más probabilidades de permanecer abstinentes que los pacientes que usan un inhalador placebo.
Aquellos que buscan un sustituto de los cigarrillos pueden encontrar esta formulación atractiva porque el ritual de la mano a la boca asociado con el uso de este producto es similar al de fumar.
Bupropion de liberación sostenida
En 1997, el bupropión de liberación sostenida fue aprobado como el primer medicamento sin nicotina para dejar de fumar. Se cree que el mecanismo de acción de este agente, originalmente comercializado como antidepresivo, se debe a su capacidad para bloquear la recaptación neural de los neurotransmisores dopamina y norepinefrina, reduciendo los antojos de nicotina y los síntomas de abstinencia.
Los pacientes deben iniciar la terapia con bupropión 1 a 2 semanas antes de la fecha de abandono, comenzando con 150 mg una vez al día durante 2 días, y luego aumentando a 150 mg dos veces al día. El medicamento se inicia antes de la fecha de abandono porque se alcanzan niveles terapéuticos de estado estacionario después de aproximadamente 7 días de terapia.
Los efectos adversos asociados con la terapia con bupropión incluyen insomnio (30% -40%) y sequedad de boca (11%); estos generalmente disminuyen con el uso continuo. Tomar la segunda dosis temprano en la noche pero no antes de 8 horas después de la primera dosis puede minimizar el insomnio. Los efectos secundarios menos comunes incluyen temblores (3,4%) y erupción cutánea (2,4%).
Debido a que se han reportado convulsiones en aproximadamente 1 de cada 1,000 pacientes, el bupropión está contraindicado en pacientes con antecedentes de convulsiones o factores que se sabe que aumentan el riesgo de convulsiones, incluido un diagnóstico actual o previo de bulimia o anorexia nerviosa, tumores del sistema nervioso central y el uso concurrente de medicamentos que se sabe que reducen el umbral de convulsiones. Debido a que las convulsiones están relacionadas con la dosis, los pacientes deben espaciar las dosis con al menos 8 horas de diferencia y la dosis diaria total no debe exceder los 300 mg. Los estudios de fumadores sanos sugieren que el bupropión se puede usar de forma segura en combinación con NRT. Bupropion se clasifica como embarazo categoría B; no se ha estudiado en mujeres embarazadas y, por lo tanto, su uso debe considerarse solo cuando los métodos no farmacológicos son ineficaces.
Las tasas de abandono en pacientes que usan bupropión de liberación sostenida son generalmente 2.1 veces más altas que las observadas en pacientes que reciben placebo. 4 Las ventajas del bupropión incluyen una formulación oral con dosificación dos veces al día, sin riesgo de toxicidad por nicotina si el paciente continúa fumando, se puede usar en combinación con NRT y puede ser beneficioso para pacientes con depresión coexistente.
Agentes de segunda línea
Aunque no está aprobado por la FDA específicamente para dejar de fumar, los medicamentos recetados clorhidrato de clonidina y clorhidrato de nortriptilina se recomiendan como agentes de segunda línea. 4 La clonidina es un α 2 de acción centralagente antihipertensivo agonista que duplica las tasas de cese. Las dosis iniciales recomendadas incluyen 0.1 mg por vía oral dos veces al día o el parche de 0.1 mg / día aplicado semanalmente.
Las dosis efectivas han oscilado entre 0,15 y 0,75 mg diarios (por vía oral) y entre 0,1 y 0,2 mg diarios (por vía transdérmica) durante 3 a 10 semanas. La probabilidad de dejar de fumar se triplicó con el uso de nortriptilina, un agente antidepresivo tricíclico, en comparación con el placebo.
La dosis inicial recomendada es de 25 mg al acostarse, aumentando gradualmente a una dosis objetivo de 75 a 100 mg al día durante 12 semanas. La falta de una indicación aprobada por la FDA para dejar de fumar, así como los perfiles de efectos secundarios indeseables, actualmente prohíben que estos agentes logren una clasificación de primera línea.
TERAPIA DE COMBINACIÓN Y NRT DE ALTA DOSIS
Aunque la mayoría de los ensayos clínicos han examinado el uso de un solo agente, algunos investigadores han informado mejores tasas de abandono cuando los agentes se usan en combinación.
Existe evidencia de que el uso concurrente de dos formas de NRT, mediante el cual una forma proporciona niveles constantes de nicotina en el cuerpo y la segunda forma se usa según sea necesario para controlar los antojos, suprime los síntomas de abstinencia de nicotina y aumenta la capacidad de dejar de fumar en comparación con la monoterapia.
Sin embargo, el uso de TRN dual se recomienda solo para pacientes que no pueden dejar de usar la monoterapia, debido al mayor riesgo inherente de sobredosis de nicotina.
El uso de bupropión en combinación con el parche de nicotina se asoció con una tasa de abandono que fue 5.2% más alta que la tasa de bupropión de liberación sostenida sola (35.5% con el primero, 30.3% con el último), pero este aumento no fue significativo.
Los ensayos que evalúan dosis más altas de NRT han arrojado resultados contradictorios. Algunos sugieren que dosis más altas de NRT pueden ser más efectivas en los fumadores empedernidos y otros han demostrado mejoras leves pero no significativas en las tasas de abandono.
Por lo tanto, a pesar del pequeño número de ensayos que han examinado la combinación y la terapia con NRT en dosis altas, los resultados parecen prometedores y pueden ser particularmente aplicables a pacientes refractarios que no han podido dejar de usar la terapia con un solo agente o la NRT en dosis convencional.
Antidepresivos y antitéticos
Algunos antidepresivos, antitéticos y relajante pueden ayudar a los efectos adversos del síndrome de abstinencia. Así como ayudar a dormir.